FocusVasculair
Praktijkgerichte nascholing over interdisciplinaire vasculaire geneeskunde
Een combinatie van vaktijdschrift, toegang tot online kenniscentrum en e-learning, geaccrediteerd door de NIV en VSR.
Wil je toegang tot alle artikelen, video's en nascholing van FocusVasculair?
Abonneer nu! Meer informatie
Alle collecties van FocusVasculair
Gesorteerd op nieuw - oud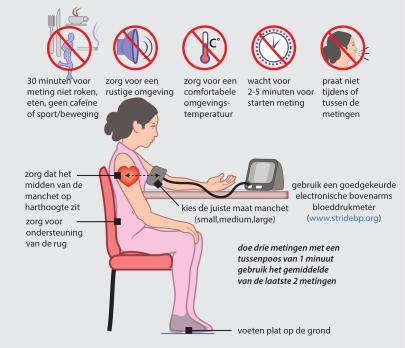
Thuisbloeddrukmetingen kunnen belangrijke voordelen opleveren bij het diagnosticeren en de behandeling van hypertensie. In tegenstelling tot bij spreekkamermetingen kunnen bijvoorbeeld een wittejasseneffect en gemaskeerde hypertensie worden opgespoord. In vergelijking met 24-uurs ambulante bloeddrukmetingen kunnen bij thuismetingen gedurende een langere periode veel metingen worden verricht. Dit leidt ertoe dat de werkelijke bloeddruk nauwkeuriger kan worden bepaald en beter inzicht kan worden verkregen in de variabiliteit van de bloeddruk. In dit nascholingsartikel bespreken we deze en andere voordelen van thuisbloeddrukmetingen evenals de mogelijke nadelen en geven we praktische handvatten hoe dit in de praktijk toe te passen.
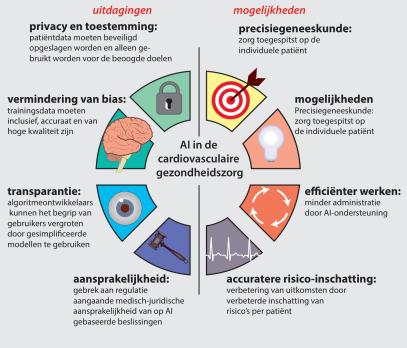
Kunstmatige intelligentie (artificial intelligence; AI) is een snel opkomende techniek die in staat is ons werk en ons dagelijks leven te veranderen. Het is belangrijk de onderliggende concepten van AI te begrijpen en hoe die tot stand komen. De belangrijkste concepten, zoals gesuperviseerde en ongesuperviseerde training, worden in dit artikel uitgelegd, evenals de belangrijkste modellen die in de vasculaire geneeskunde worden gebruikt. Momenteel worden al verschillende AI-hulpmiddelen binnen de vasculaire geneeskunde toegepast, zoals het automatisch beoordelen van ecg’s, het vroeg opsporen van ziekten, zoals hartfalen en diabetes mellitus en het ondersteunen in de behandeling van complexe ziekten zoals hypertensie en behandeling met insuline bij diabetes mellitus. De inbedding van AI in de zorg brengt verschillende ethische problemen met zich mee die geadresseerd dienen te worden, voordat AI breed wordt geïmplementeerd in de zorg.
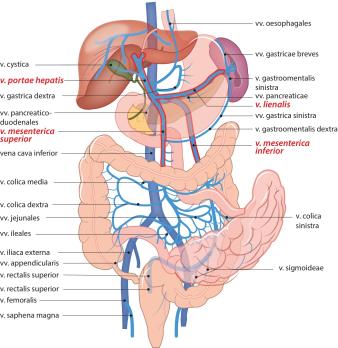
Splanchnicustrombose is een complexe aandoening met een groot risico op morbiditeit en mortaliteit, zowel door de trombose zelf, het sterk verhoogde risico op bloedingscomplicaties onder antistollingsbehandeling, als de eventueel onderliggende aandoening. De behandeling van splanchnicustrombose vindt plaats door middel van antistolling, al dan niet in combinatie met een radiologische of chirurgische interventie. In dit nascholingsartikel richten wij ons op de behandeling met trombolytica als last resort. Het betreft een selecte groep met ernstige gevallen van acute splanchnicustrombose waarbij er levensbedreigende complicaties, zoals darmischemie en leverfalen, optreden en de conventionele therapie gefaald heeft of technisch onmogelijk is. We geven een overzicht van de relevante (inter)nationale richtlijnen en evalueren zowel de literatuur waarop deze richtlijnen (ten dele) gebaseerd zijn, als de literatuur die we vonden via een systematische search. In lijn met een deel van de richtlijnen concluderen we dat trombolyse kan worden overwogen bij een selecte groep patiënten. Hoewel er geen consensus is over het type trombolyse, de dosis en de toedieningsduur proberen we op basis van de beschikbare literatuur een relatie met de uitkomsten te beschrijven. Een multidisciplinaire benadering, met betrokkenheid van vasculaire, chirurgische, MDL-en interventieradiologische expertise, is essentieel voor een succesvolle behandeling.
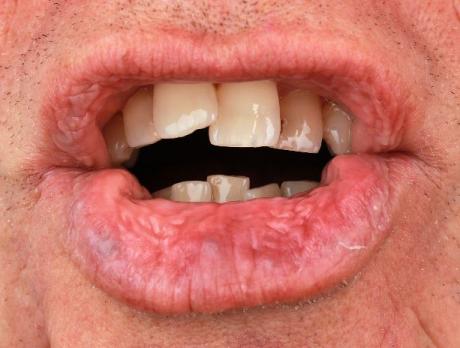
Cutaneo-mucosale veneuze malformaties zijn zeldzaam en zijn veelal gerelateerd aan mutaties in de TEK-receptor. Hierbij worden diverse syndromen onderscheiden, zoals familiaire cutaneo-mucosale malformaties (VMCM) of het ‘blue rubber bleb nevus’ (BRBN)-syndroom. Patiënten hebben typisch blauwpaarse laesies die al vanaf jonge leeftijd aanwezig kunnen zijn. Deze kunnen voorkomen in de huid en mucosa van bijvoorbeeld lippen, mond of darmen. Ook kan sprake zijn van een bijkomend ventrikelseptumdefect. In dit artikel beschrijven wij een patiënt met typerende afwijkingen en bespreken we klinisch beeld, diagnostiek en behandeling.
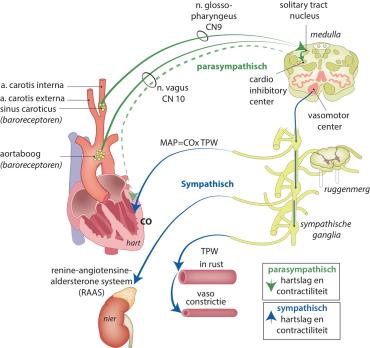
De baroreflex heeft een belangrijke functie in de bloeddrukregulatie. Hoewel inadequate volumeregulatie door de nieren vaak verantwoordelijk is voor de stijging van de bloeddruk op langere termijn, kan baroreflexfalen ook tot ernstige chronische hypertensie leiden. We presenteren hier een patiënt met baroreflexfalen met sterk wisselende bloeddrukken met systolische waarden tot 260 mmHg, gedocumenteerd over meerdere jaren. Het vaststellen van baroreflexfalen begint met het herkennen
van risicofactoren in combinatie met typische klachten en kenmerkend zeer wisselende bloeddrukken in specifieke situaties. De diagnose kan in expertisecentra met specifieke testen bevestigd worden. Het behandelen van deze patiënten is een stochastische uitdaging. De therapie is gebaseerd op medicijnen die tegenwoordig niet vaak meer worden voorgeschreven.
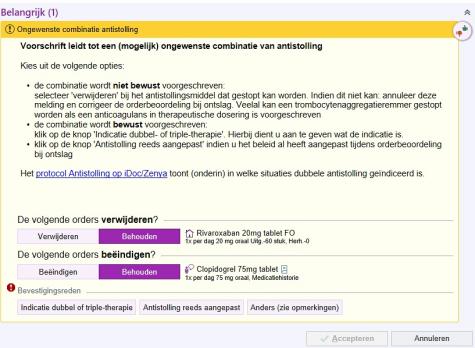
Klinische beslisondersteuning (clinical decision support, CDS) helpt zorgverleners bij het nemen van onderbouwde beslissingen door medische gegevens te analyseren en adviezen of waarschuwingen te genereren. CDSsystemen variëren van eenvoudige checklists tot complexe algoritmen met als doel zorgprocessen te optimaliseren en minder medische fouten. CDS kan in allerlei zorgprocessen worden toegepast: van diagnostiek tot naleving van richtlijnen en complicatieregistratie. In de antistollingszorg biedt CDS voordelen zoals een juiste inzet van tromboseprofylaxe, ondersteuning bij het formuleren van een periprocedureel antistollingsbeleid en het vermijden van onjuiste antistollingscombinaties. Een succesvolle CDS vereist gebruikersvriendelijkheid, training, transparantie en continue evaluatie en een juiste balans tussen specificiteit en sensitiviteit. CDS maakt gebruik van vooraf gedefinieerde regels en algoritmes. Artificial intelligence (AI) leert juist van nieuwe gegevens
en is daardoor flexibeler. AI kan echter problemen hebben met transparantie, dataprivacy en biases, terwijl CDS-systemen doorgaans voorspelbaarder en duidelijker zijn.