Nascholing voor en door zorgprofessionals
Een wereld vol praktijkgerichte (geaccrediteerde) leeroplossingen en vakinformatie. Samen voor goede zorg!

Nascholing voor zorgprofessionals
Gesorteerd op nieuw - oud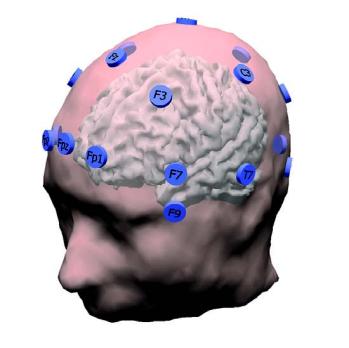
Het EEG is een van de belangrijkste hulpmiddelen bij epilepsiediagnostiek. De waarde ervan berust op het herkennen van interictale pieken en piekgolfcomplexen. Als gewaakt wordt voor overinterpretatie, is het een onderzoek met hoge specificiteit, maar de sensitiviteit is matig. Een normaal interictaal EEG sluit de diagnose epilepsie niet uit, maar een aanvalsregistratie is vrijwel altijd diagnostisch.

Het rationeel voorschrijven van een anti-epilepticum betekent het kritisch afwegen van de karakteristieken van de patiënt zoals leeftijd, geslacht, type epilepsie, effect en bijwerkingen van eerdere anti-epileptica, comorbiditeit en comedicatie, en de eigenschappen van het anti-epilepticum zoals indicatiegebied, effectiviteit, bijwerkingen, interactiegevoeligheid, doseerfrequentie en de beschikbare farmaceutische toedieningsvormen. Het is uitermate belangrijk deze afwegingen samen met de patiënt te maken en te evalueren. In dit artikel wordt ingegaan op de overweging om anti-epileptica te starten of te staken, de keuze van het anti-epilepticum gerelateerd aan de aanvals- en epilepsieclassificatie, de bijwerkingen, het gebruikersgemak en het werkingsmechanisme. Hierbij worden met name die middelen besproken die genoemd worden in de Nederlandse richtlijn epilepsie.
Langdurig hoesten wordt meestal veroorzaakt door recidiverende virale luchtweginfecties of chronische blootstelling aan prikkels zoals sigarettenrook. Deze en andere prikkels wekken een hoestreflex op via hoestreceptoren in en buiten de luchtwegen. De hoestreflex is fysiologisch en vormt het essentiële en meest effectieve mechanisme om de luchtwegen en de longen te klaren en zo te beschermen. Bij chronische hoest (> 4 weken durend) zijn de hoestreceptoren vaak extra prikkelbaar en is de hoestreflex moeilijk of niet te dempen.

Er zijn veel argumenten om aan een directe overgang van een migraine(aura) naar epilepsie binnen één aanval en dus aan het concept van ‘migralepsie’ te twijfelen: Van vrijwel alle gepubliceerde gevallen van ‘migralepsie’ is het aannemelijk dat het vanaf het begin (occipitale) epilepsieaanvallen waren die begonnen met visuele symptomen die leken op migraineaura’s. Er zijn dan ook veel casus gepubliceerd waarin visuele symptomen die klinisch goed leken te passen bij een migraineaura (inclusief lange duur, bijkomende hoofdpijn en autonome ontregeling), met aanvalsanalyse middels EEG toch bleken te berusten op een (occipitale) epileptische aanval met visueel (epileptisch) aura.

Pas sinds betrekkelijk korte tijd besteden kinderartsen serieuze aandacht aan roken en de gevolgen ervan. Werd in de eerste
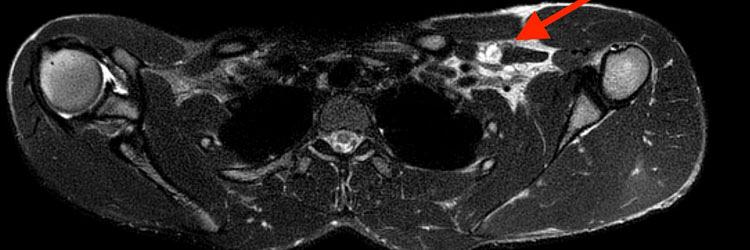
Een 16-jarige jongen presenteerde zich met hoesten, stuwing van de linkerbovenarm en mogelijk gewichtsverlies.